*Γράφει ο Εμμανουήλ Α. Τσίγκος Χειρουργός Θυρεοειδούς και Ενδοκρινών Αδένων και Διευθυντής της ΙΑ’ Χειρουργικής Κλινικής – Κέντρου Χειρουργικής Θυρεοειδούς και Ενδοκρινών Αδένων του Metropolitan General
και ο Ηλίας Περόγαμβρος MD, PhD, Ενδοκρινολόγος – Διαβητολόγος, Διδάκτωρ και Επιστημονικός Συνεργάτης του University of Manchester
Οι όζοι είναι συνήθως μικροί όγκοι του θυρεοειδή, του σημαντικού αυτού ενδοκρινή αδένα, που βρίσκεται στη μέση του λαιμού μας και έχει σχήμα που θυμίζει πεταλούδα. Οι όζοι είναι πολύ συχνοί και περίπου οι μισοί άνθρωποι έχουν τουλάχιστον έναν όζο στον θυρεοειδή, χωρίς συνήθως να το γνωρίζουν. Οι περισσότεροι όζοι, το 95% περίπου, είναι καλοήθεις. Ο βασικός λόγος διερεύνησής τους είναι ο αποκλεισμός της κακοήθειας και, φυσικά, η έγκαιρη αντιμετώπισή της.
Τι συμπτώματα προκαλούν οι όζοι;
Οι περισσότεροι όζοι δεν προκαλούν κανένα σύμπτωμα και μπορεί να βρεθούν τυχαία με ψηλάφηση ή απεικόνιση σε μια γενική ιατρική εξέταση. Μερικοί όζοι υπερλειτουργούν και παράγουν περισσότερες ορμόνες από αυτές που συνήθως παράγει ο θυρεοειδής, προκαλώντας υπερθυρεοειδισμό. Ο υπερθυρεοειδισμός προκαλεί ταχυκαρδίες, απώλεια βάρους, ανησυχία και αϋπνία, συμπτώματα που συχνά μπορεί να μοιάζουν με το κοινό άγχος. Οι όζοι που προκαλούν υπερθυρεοειδισμό δεν είναι ποτέ κακοήθεις, αλλά χρειάζονται αντιμετώπιση. Σπανιότερα, κάποιοι όζοι μπορεί να μεγαλώσουν αρκετά, ώστε να γίνουν εμφανείς ή να προκαλέσουν ενόχληση στην κατάποση. Οι κακοήθεις όζοι σπάνια εμφανίζουν συμπτώματα.
Πώς γίνεται η διερεύνηση των όζων θυρεοειδούς;
Ο βασικός στόχος της διερεύνησης των όζων θυρεοειδούς είναι ο διαχωρισμός των καλών, στους οποίους αρκεί απλή παρακολούθηση ή αντιμετώπιση αν υπερλειτουργούν, από τους κακοήθεις, στους οποίους η έγκαιρη διάγνωση καθορίζει μια πολύ καλή πορεία με την ειδική χειρουργική αντιμετώπιση.
Υπάρχουν εργαστηριακές και απεικονιστικές εξετάσεις που βοηθούν αυτό το διαχωρισμό:
– Εξετάσεις αίματος: Μια απλή μέτρηση TSH μπορεί να διαγνώσει όζους που υπερλειτουργούν, αν είναι χαμηλή, από τους υπόλοιπους. Αυτό έχει σημασία γιατί όζοι που υπερλειτουργούν δεν είναι κακοί- συνεχίζουν όμως να χρειάζονται αντιμετώπιση. Η μέτρηση της καλσιτονίνης είναι επίσης σημαντική, γιατί μπορεί να αποκλείσει, εάν είναι χαμηλή, μια επικίνδυνη μορφή κακοήθειας, το μυελοειδές καρκίνωμα θυρεοειδούς. Οι υπόλοιπες αιματολογικές εξετάσεις θυρεοειδούς δεν βοηθούν ιδιαίτερα στη διερεύνηση των όζων, αλλά περισσότερο της αυτοάνοσης θυρεοειδίτιδας Hashimoto, η οποία αποτελεί κάτι πολύ διαφορετικό.
– Εάν υπάρχει ένδειξη υπερλειτουργίας, η επόμενη εξέταση είναι το σπινθηρογράφημα θυρεοειδούς. Σε αυτό, οι όζοι διαχωρίζονται σε θερμούς και ψυχρούς. Οι θερμοί όζοι παράγουν ορμόνες και δεν είναι κακοί, αλλά πρέπει να αντιμετωπίζονται αν προκαλούν υπερθυρεοειδισμό. Κάποιοι (αλλά λίγοι) από τους ψυχρούς όζους μπορεί να είναι κακοήθεις.
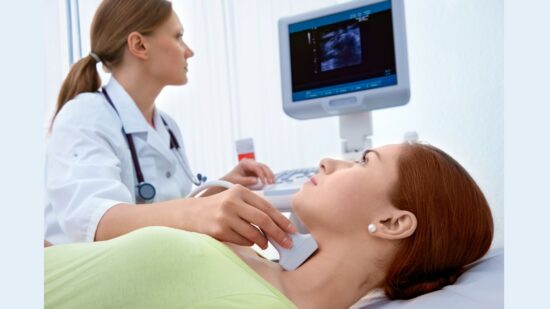
– Υπέρηχος θυρεοειδούς: Μία από τις πιο σημαντικές εξετάσεις στην Ιατρική και πρέπει να γίνεται από ειδικό. Είναι ανώδυνη, δεν περιέχει ακτινοβολία και στα χέρια έμπειρου Ακτινολόγου, μπορεί να θέσει τη διάγνωση. Υπάρχουν συγκεκριμένα ακτινολογικά κριτήρια που διαχωρίζουν τους καλοήθεις από τους κακοήθεις όζους στο υπερηχογράφημα. Όσοι θεωρούνται ύποπτοι με βάση αυτά τα κριτήρια, η
επόμενη εξέταση είναι…
– Παρακέντηση δια λεπτής βελόνης (FNA, Fine-Needle Aspiration): Με την εξέταση αυτή που γίνεται με μια λεπτή βελόνα και υπό υπερηχογραφική καθοδήγηση, ο ιατρός λαμβάνει δείγμα από τον όζο, που στέλνει για κυτταρολογική εξέταση. Η εξέταση είναι ασφαλής και καθορίζει την περαιτέρω αντιμετώπιση των όζων.
Τα αποτελέσματα της κυτταρολογικής εξέτασης των όζων κατατάσσονται πλέον σε συγκεκριμένες κατηγορίες, σε αντίθεση με παλαιότερα που αναφέρονταν ως «καλά» ή «κακά». Αυτό είναι πολύ σημαντικό για τις θεραπευτικές αποφάσεις.
Υπάρχει μεγάλο ποσοστό χειρουργείων στη χώρα μας, σε προηγούμενες δεκαετίες, που (δυστυχώς) έγιναν χωρίς καμία ιατρική ένδειξη. Εν μέρει, η αιτία είναι η απουσία της κατηγοριοποίησης που υπάρχει τώρα.
Τα αποτελέσματα της κυτταρολογικής, με ένα συγκεκριμένο ποσοστό πιθανού σφάλματος που πρέπει να συζητείται με την/τον ασθενή, μπορούν να είναι ένα από τα παρακάτω:
– Μη διαγνωστικά: Σε αυτή την περίπτωση συστήνεται επανάληψη της παρακέντησης. Για την ελαχιστοποίηση αυτών των αποτελεσμάτων, συστήνεται η εξέταση να γίνεται από έμπειρο ακτινολόγο και κυτταρολόγο
– Καλοήθεια
– Ενδιάμεσα/Ασαφή: Σε αυτή την περίπτωση συστήνεται μοριακός έλεγχος ή επανάληψη της παρακέντησης. Ο μοριακός έλεγχος γίνεται όλο και περισσότερο διαθέσιμος και στην χώρα μας και βοηθά πολύ στις αποφάσεις μας σε αυτήν την κατηγορία
– Ύποπτα για κακοήθεια
– Κακοήθεια
Με βάση τα αποτελέσματα της παρακέντησης και λαμβάνοντας υπ’ όψιν τη μέτρηση της καλσιτονίνης στο αίμα, γίνεται διαχωρισμός των όζων σε όσους χρειάζονται απλή παρακολούθηση ή χειρουργική αφαίρεση. Σε κάθε περίπτωση, πρέπει να τονιστεί ότι η αντιμετώπιση των όζων με χορήγηση θυροξίνης (όπως κάνουμε στον υποθυρεοειδισμό) δεν έχει καμία επιστημονική βάση και μπορεί να οδηγήσει σε ανεπιθύμητες ενέργειες, όπως
αρρυθμίες, ευερεθιστότητα και οστεοπόρωση.
Η χειρουργική αντιμετώπιση από ειδικό Χειρουργό Ενδοκρινών Αδένων αποτελεί την ακρογωνιαία λίθο στην αντιμετώπιση των όζων που ταξινομούνται ως κακοήθεις.
Καρκίνος του θυρεοειδούς: Οι διάφοροι τύποι και η θεραπευτική αντιμετώπιση – Ποιοι κινδυνεύουν περισσότερο
Ο καρκίνος του θυρεοειδούς αποτελεί τη συχνότερη κακοήθεια του ενδοκρινικού συστήματος (95% του συνόλου) και το 1,5 – 3% όλων των κακοήθων νεοπλασιών του ανθρώπινου οργανισμού. Οι γυναίκες προσβάλλονται συχνότερα από τους άνδρες σε αναλογία 3 προς 1, κυρίως στις ηλικίες μεταξύ 25 και 65 ετών, με τον ισόβιο κίνδυνο εμφάνισης της νόσου να είναι 0,8 και 0,3 για το γυναικείο και το αντρικό φύλο αντίστοιχα.
Την τελευταία δεκαετία, παρουσιάζει τη μεγαλύτερη ετήσια αύξηση της επίπτωσης μιας νεοπλασίας σε σχέση με όλες τις λοιπές κακοήθεις παθήσεις των διαφόρων οργάνων, γεγονός που πιθανότατα οφείλεται σε περιβαλλοντικούς παράγοντες, αλλά και στη σαφή βελτίωση των μεθόδων διάγνωσής του.
Ο καρκίνος του θυρεοειδούς ταξινομείται βάσει της προέλευσής του. Έτσι έχουμε τις κακοήθεις παθήσεις, που προέρχονται από τα θυλακιώδη κύτταρα του αδένα και τις αντίστοιχες από τα μη θυλακιώδη.
Στην πρώτη κατηγορία βρίσκουμε το θηλώδη τύπο (85% του συνόλου), το θυλακιώδη (12% – στον οποίο συμπεριλαμβάνονται και οι βλάβες από κύτταρα Hurthle) και τον αναπλαστικό τύπο (1 – 2%).
Στη δεύτερη κατηγορία συγκαταλέγονται το μυελοειδές καρκίνωμα (4 – 5%), το θυρεοειδικό λέμφωμα (2%), το τεράτωμα και οι μεταστάσεις από κακοήθεις παθήσεις άλλων οργάνων (εξαιρετικές σπάνιες περιπτώσεις).
Αφού τεθεί η διάγνωση ή υπάρχει πολλή ισχυρή υποψία ύπαρξης κακοήθειας, η ενδοκρινολογική ομάδα σχεδιάζει τη θεραπευτική προσέγγιση, που έχει ως μόνο στόχο την ίαση και την ελαχιστοποίηση των πιθανοτήτων υποτροπής ή μεταστάσεων. Η θεραπεία είναι χειρουργική για όλους τους τύπους θυρεοειδικής κακοήθειας (εξαιρείται το λέμφωμα) και συνίσταται στην ολική αφαίρεση του αδένα με μηδενικό λειτουργικό μετεγχειρητικό υπόλειμμα (ολική θυρεοειδεκτομή – κλασική ή ελάχιστα επεμβατική), η οποία συνοδεύεται από την εξαίρεση των λεμφαδένων του τραχήλου (κεντρικός – ετερόπλευρος ή αμφοτερόπλευρος λειτουργικός ριζικός λεμφαδενικός καθαρισμός) όταν ανευρίσκεται νόσος και σε αυτούς ή υπάρχει σαφής κλινικοεργαστηριακή ή/και απεικονιστική υποψία.
Μετά την επέμβαση, οι θεράποντες ενδοκρινολόγοι συνεργάζονται – όταν υπάρχει η ένδειξη – με την ομάδα της πυρηνικής ιατρικής και ακολουθεί, στις περισσότερες περιπτώσεις, αναλόγως του τύπου του θυρεοειδικού καρκίνου, η χορήγηση θεραπευτικής δόσης ραδιενεργού ιωδίου, με σκοπό την καταστροφή πιθανής ύπαρξης υπολειμματικών κακοήθων κυττάρων ή/και λεμφαδενικών μικρομεταστάσεων.
Η θεραπευτική προσέγγιση ολοκληρώνεται με τη χορήγηση της κατάλληλης φαρμακευτικής αγωγής. Η εξωσωματική ακτινοβολία μπορεί να χρησιμοποιηθεί ως προεγχειρητική ή συμπληρωματική θεραπεία στα αναπλαστικά καρκινώματα, ενώ η χημειοθεραπεία χρησιμοποιείται πολύ σπάνια και ουσιαστικά μόνο για τα αναπλαστικά (προ ή μετεγχειρητικά).
Ο ασθενής, μετά από την επέμβαση και την οποιαδήποτε συμπληρωματική θεραπεία στην οποία θα υποβληθεί, τίθεται σε τακτική παρακολούθηση από τη θεράπουσα ενδοκρινολογική ομάδα, για την έγκαιρη διαπίστωση πιθανής υποτροπής. Εφόσον ακολουθηθεί το σωστό θεραπευτικό πρωτόκολλο και η επέμβαση διενεργηθεί από εξειδικευμένο χειρουργό στην ογκολογική χειρουργική των ενδοκρινών αδένων, η πρόγνωση είναι στη μέγιστη πλειοψηφία των περιπτώσεων (99%) άριστη και το αποτέλεσμα η ίαση.

Ο Εμμανουήλ Α. Τσίγκος Χειρουργός Θυρεοειδούς και Ενδοκρινών Αδένων και Διευθυντής της ΙΑ’ Χειρουργικής Κλινικής – Κέντρου Χειρουργικής Θυρεοειδούς και Ενδοκρινών Αδένων του Metropolitan General

Ο Ηλίας Περόγαμβρος MD, PhD, Ενδοκρινολόγος – Διαβητολόγος, Διδάκτωρ και Επιστημονικός Συνεργάτης του University of Manchester